La sanità pubblica arranca, le liste d’attesa si allungano e i cittadini che possono permetterselo si rivolgono sempre più spesso alla sanità privata pagando di tasca propria, a volte «impoverendosi»: gli italiani nel 2016 hanno infatti tirato fuori 35,2 miliardi di euro, con un aumento rispetto al 2013 del 4,2%. Più dell’esborso totale per consumi che nello stesso periodo è cresciuto del 3,4% . La ragione principale è l’incessante allungamento delle code per visite specialistiche e screening, con le attese per la mammografia addirittura raddoppiate da 62 giorni nel 2014 a ben 122 nel 2016 con punte di 142 giorni nel Sud e nelle isole.
E aumenta dell’11% il numero di persone che non riesce a curarsi: sono infatti 12,2 milioni di persone che rinviano o rinunciano a prestazioni sanitarie in un anno (+1,2 milioni rispetto all’anno precedente). Sono questi i dati del VII Rapporto Censis – RBM Assicurazione Salute sulla Sanità Pubblica, Privata e Integrativa presentati oggi a Roma nel corso del Welfare Day 2017.
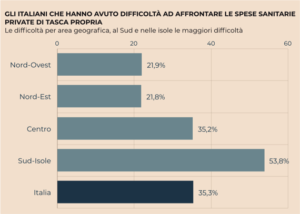
GLI ITALIANI CHE HANNO AVUTO DIFFICOLTÀ AD AFFRONTARE LE SPESE SANITARIE PRIVATE DI TASCA PROPRIA
Spesa “out of pocket” in salita dunque, tenendo conto del fatto che il dato del Report Rbm-Censis non include l’esborso per le assicurazioni sanitarie, mentre include la compartecipazione sanitaria, cioè i ticket sanitari e quelli per i farmaci che, in termini reali nel 2015 (ultimo dato disponibile) rispetto al 2007 sono aumentati del 53,7%: con +162,2% per il ticket farmaci e +6,1% per le compartecipazione per prestazioni sanitarie.
Lacune e criticità della sanità pubblica in cui si fanno spazio proposte «alternative» da parte del mondo assicurativo. «Più di un italiano su quattro – sottolinea Marco Vecchietti, consigliere delegato di Rbm Assicurazione Salute – non sa come far fronte alle spese necessarie per curarsi e subisce danni economici per pagare di tasca propria le spese sanitarie . Intanto la stessa spesa sanitaria privata, che oggi pesa per circa 580 euro pro-capite, nei prossimi dieci anni è destinata a raggiungere la somma di 1.000 euro pro-capite, per evitare il crack finanziario e assistenziale del Ssn. Una possibile soluzione? Occorre puntare su un modello di Assicurazione sociale integrativa alla francese, istituzionalizzato ed esteso a tutti i cittadini, che garantirebbe finanziamenti aggiuntivi per oltre 21 miliardi di euro all’anno, attraverso i quali integrare il Fondo sanitario nazionale. Dobbiamo prendere atto che oggi abbiamo un universalismo sanitario di facciata, fonte di diseguaglianze sociali, a cui va affiancato un secondo pilastro sanitario integrativo per rendere il nostro Ssn più sostenibile, più equo e veramente inclusivo», ha concluso Vecchietti.
Ad attrarre i cittadini verso la sanità privata è di fatto l’accesso difficoltoso al pubblico. Sono 31,6 milioni gli italiani che hanno avuto urgente bisogno di almeno una prestazione sanitaria e a causa di liste di attesa troppo lunghe nel pubblico si sono rivolte al privato. È accaduto al 72,9% dei residenti al Sud-Isole, al 68,9% al Centro, al 54,3% al Nord-Est ed al 50,8% al Nord-Ovest; ed è successo anche al 64,7% dei non autosufficienti e al 72,6% delle famiglie con figli fino a 3 anni.
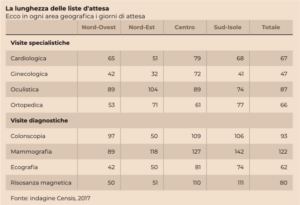
I dati sono scoraggianti. Per una visita cardiologica l’attesa media è pari a 67 giorni, con una oscillazione tra i 51 giorni del Nord-Est ed i 79 giorni del Centro; per una visita ginecologica 47 giorni, passando da 32 giorni al Nord Est a 72 giorni al Centro; per la visita oculistica 87 giorni, con 74 giorni al Sud-Isole e 104 giorni al Nord-Est; per la visita ortopedica 66 giorni, con 53 giorni al Nord-Ovest e un picco di 77 giorni al Sud-Isole; per una colonscopia si attendono 93 giorni, da un minimo di 50 giorni al Nord-Est ad un massimo di 109 giorni al Centro; per una mammografia 122 giorni, da 89 giorni al Nord-Ovest a 142 giorni al Sud; per una ecografia 62 giorni, da 42 giorni al Nord-Ovest a 81 giorni al Centro; per una risonanza magnetica 80 giorni, da 50 giorni al Nord-Ovest a 111 giorni al Sud.
E d’altro canto – si legge nel Rapporto curato dal Censis e da RBM Assicurazione Salute – il privato per parte sua «si è andato strutturando in termini di quantità, qualità e tariffe della propria offerta in modo da intercettare la nuova domanda di sanità che si va spostando sui mercati privati». L’impatto sociale si sente ed è fortemente diseguale. La spesa sanitaria privata pesa di più su chi ha meno, su chi vive in territori a più alto disagio, su chi ha più bisogno di sanità come gli anziani longevi (over 65), che spendono una volta e mezzo in più rispetto a un baby boomer (35-64 anni) e come le persone non autosufficienti, che spendono più del doppio rispetto alla media. Quasi due terzi delle persone a basso reddito hanno dovuto affrontare spese sanitarie private, così come il 76,6% dei malati cronici. E sono 13 milioni gli italiani che hanno avuto difficoltà, con un abbassamento del tenore di vita, 7,8 milioni hanno dovuto usare tutti i risparmi o si sono indebitate e 1,8 milioni sono entrate nell’area della nuova povertà.
Dietro tutto questo ci sono le dinamiche demografiche, invecchiamento della popolazione in primis, ma soprattutto un progressivo disinvestimento dalla sanità pubblica con un taglio della spesa sanitaria procapite che la Corte dei Conti ha quantificato in media in -1,1% annuale per il periodo 2009-2015. E non è un trend generale. Nello stesso periodo in Francia la spesa sanitaria pubblica è al contrario cresciuta in termini reali in media del +0,8% annuo e in Germania del +2% medio annuo. In rapporto al Pil la spesa sanitaria pubblica in Italia è pari al 6,8%, in Francia all’8,6% e in Germania al 9,4%. Il fabbisogno sanitario degli italiani quindi cresce e si ridefinisce per invecchiamento e cronicità, la sanità pubblica subisce una continua erosione e non potendo coprire tutto il fabbisogno sanitario, raziona la domanda. Le conseguenze: aumentano sanità privata, cure negate, disparità di accesso.
Disuguaglianze che hanno una precisa geografia, con una punta di italiani insoddisfatti del servizio sanitario della propria regione del 52,7% nel Sud e nelle isole, dove tra l’altro il 47,9% ritiene che non ci sia stato alcun miglioramento e il 38,9% dei cittadini ritiene che il livello sia addirittura peggiorato (media nazionale 12,5%). Gap che costringono i pazienti a spostarsi dalla propria regione per farsi curare altrove. E proprio al Sud si scappa di più, con il 16% di cittadini costretti a migrare per curarsi (+7,2 punti percentuali rispetto alle regioni del Nord-Ovest). Un fenomeno che in generale riguarda 6 milioni gli italiani, che si rivolgono alla sanità di altre regioni per almeno una prestazione sanitaria in un anno.
E i viaggi costano: il 57% delle famiglie che si sono rivolte alla sanità di altre regioni ha infatti avuto difficoltà nel fronteggiare le spese sanitarie private. Tra i nuovi poveri, molti lo sono a causa della salute. Una categoria che il report chiama «salute impoveriti». Sono 1,8 milioni di persone entrate nell’area della povertà a seguito di spese sanitarie che hanno dovuto affrontare di tasca propria: ne sono più coinvolte le persone a basso reddito (il 9%), i non autosufficienti (7,8%), i residenti al Centro (4,7%) e al Sud-Isole (4,1%). «Guai a sottovalutare – concludono gli esperti – che nell’area dei salute impoveriti ci sono finiti anche il 3,7% di persone con reddito medio, a testimonianza del fatto che la malattia può generare flussi di spesa tali da colpire duro anche chi si posiziona in livelli non bassi della piramide sociale».
Fonte “Ilsole24ore”



